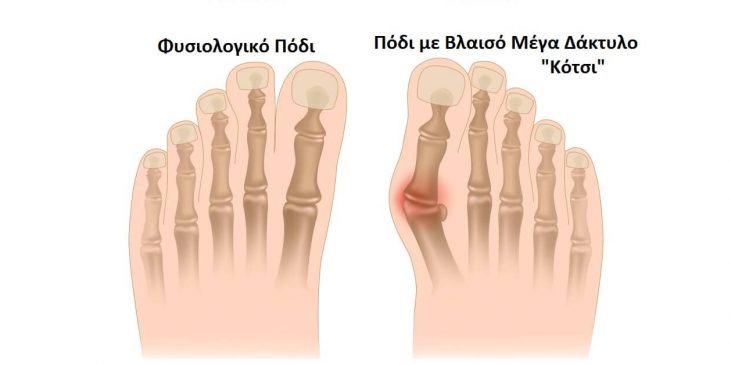
Ο Βλαισός Μέγας Δάκτυλος ή αλλιώς “Κότσι” στην καθομιλουμένη, είναι μια παραμόρφωση του ποδιού που ενοχλεί αισθητικά και λειτουργικά όσες/όσους την εμφανίζουν. Ηπαραμόρφωση που συναντάται σε άτομα έχουν Βλαισό Μέγα Δάκτυλο είναι η προς τα έξω απόκλιση του μεγάλου δακτύλου με την ταυτόχρονη, προς τη μέση γραμμή απόκλιση της κεφαλής του 1ου μεταταρσίου η οποία συνοδεύεται με την παρουσία οστεοφύτων (νέο οστό σε θέση που δεν έπρεπε να υπάρχει) στην έσω επιφάνεια της κεφαλής.
Ανατομία.
Για να μπορέσει να γίνει αντιληπτό ακριβώς τι είναι το “Κότσι” (Βλαισός Μέγας Δάκτιλος) θα δοθούν μερικά ανατομικά στοιχεία της περιοχής.
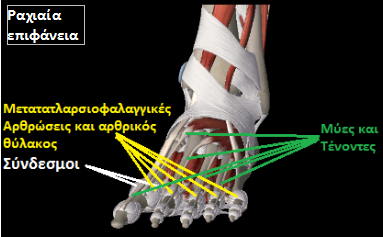
Η άρθρωση αυτή 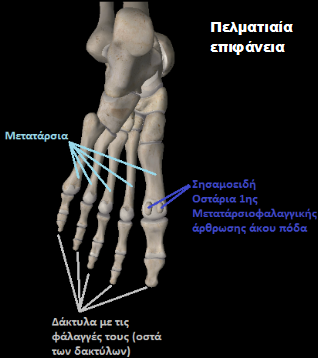
Τα παραπάνω στοιχεία (σύνδεσμοι, τένοντες, θύλακος) παρότι δίνουν σταθερότητα στην άρθρωση, είναι αυτά που τελικά προκαλούν, με το τρόπο τους το καθένα, την δημιουργία του “κοτσιού”.
Αιτιολογία και παθογένεια.
Είναι κοινώς αποδεκτό ότι τα ακριβή αίτια της δημιουργίας του βλαισού μέγα δακτύλου δεν είναι γνωστά. Μάλλον πρόκειται για μια πολυπαραγοντική κατάσταση κατά την οποία ξεκινά μια εμβιομηχανική διαταραχή της αρχιτεκτονικής του άκρου πόδα πάνω στην οποία επιδρούν διάφοροι παράγοντες. Ο βλαισός μέγας δάκτυλος είναι μια συνεχώς εξελισσόμενη κατάσταση που δεν σταματά ποτέ γι αυτό και η συχνότητα εμφάνισης αυξάνει με την ηλικία. Το ποσοστό εμφάνισης σε ηλικίες από 15-30 ετών είναι 3%, σε ηλικίες 31-60 ετών αυξάνεται σε 9% και τέλος σε ηλικίες πάνω από 60 ετών το ποσοστό φτάνει το 16%. Είναι συνήθης πάθηση αν σκεφτούμε ότι εμφανίζεται στο 30% περίπου του πληθυσμού. Συχνά υπάρχει οικογενειακή προδιάθεση, ειδικά στην νεανική εμφάνιση της νόσου (το συναντάμε σε αρκετά μέλη της οικογένειας -γιαγιά, μητέρα, κόρη-), η οποία επιβαρύνεται από τη χρήση ψηλοτάκουνων και στενών υποδημάτων (κρατούν το πόδι σε λάθος θέση διατηρώντας το μεγάλο δάκτυλο σε κλίση προς τα έξω δημιουργώντας μηχανική διάταση των μαλακών μορίων στην έσω επιφάνεια της 1ης μεταταρσιοφαλαγγικής άρθρωσης) και αυτός είναι ένας από τους βασικότερους λόγους που εμφανίζεται συχνότερα σε γυναίκες. Αναφέρεται επίσης πως είναι 15 φορές πιο συχνή σε πληθυσμούς που φορούν παπούτσια. Άλλες αιτίες είναι αυτόανοσες νόσοι (πχ: ρευματοειδής αρθρίτιδα), ανισορροπία μυών, πλατυποδία, ρικνός Αχίλλειος τένοντας, γενικευμένη χαλαρότητα συνδέσμων και υπερκινητικότητα της πρώτης ταρσομετατάρσιας άρθρωσης. Σπανιότερα είναι αποτέλεσμα τραυματισμού ή αθλητικών δραστηριοτήτων. Υπάρχουν όμως αθλήματα (το ποδόσφαιρο λόγω των στενών υποδημάτων) όπως και το μπαλέτο που αυξάνουν την πιθανότητα εμφάνισης (οι χορεύτριες του μπαλέτου λόγω του ότι χορεύουν πάνω στα δάκτυλα παρουσιάζουν αυξημένα ποσοστά εμφάνισης της νόσου).
Κλινική εικόνα.
Ο πιο συχνός λόγος για τον οποίο προσέχονται οι ασθενείς με “κότσι στο πόδι” στον Ορθοπαιδικό είναι η προπέτεια, το εξόγκωμα που υπάρχει στην έσω επιφάνεια της βάσης του Μέγα δακτύλου. Δηλαδή ο συνηθέστερος λόγος είναι η αισθητική του ποδιού. Το εξόγκωμα αυτό στις μικρότερες ηλικίες είναι η πάχυνση του ερεθισμένου αρθρικού θυλάκου, ενώ στις μεγαλύτερες ηλικίες η προπέτεια αυτή αποτελείται κυρίως από την παρεκτοπισμένη προς το έσω πλάγιο κεφαλή του μεταταρσίου με ή χωρίς την παρουσία οστεοφύτων και από τον παχυσμένο αρθρικό θύλακο.
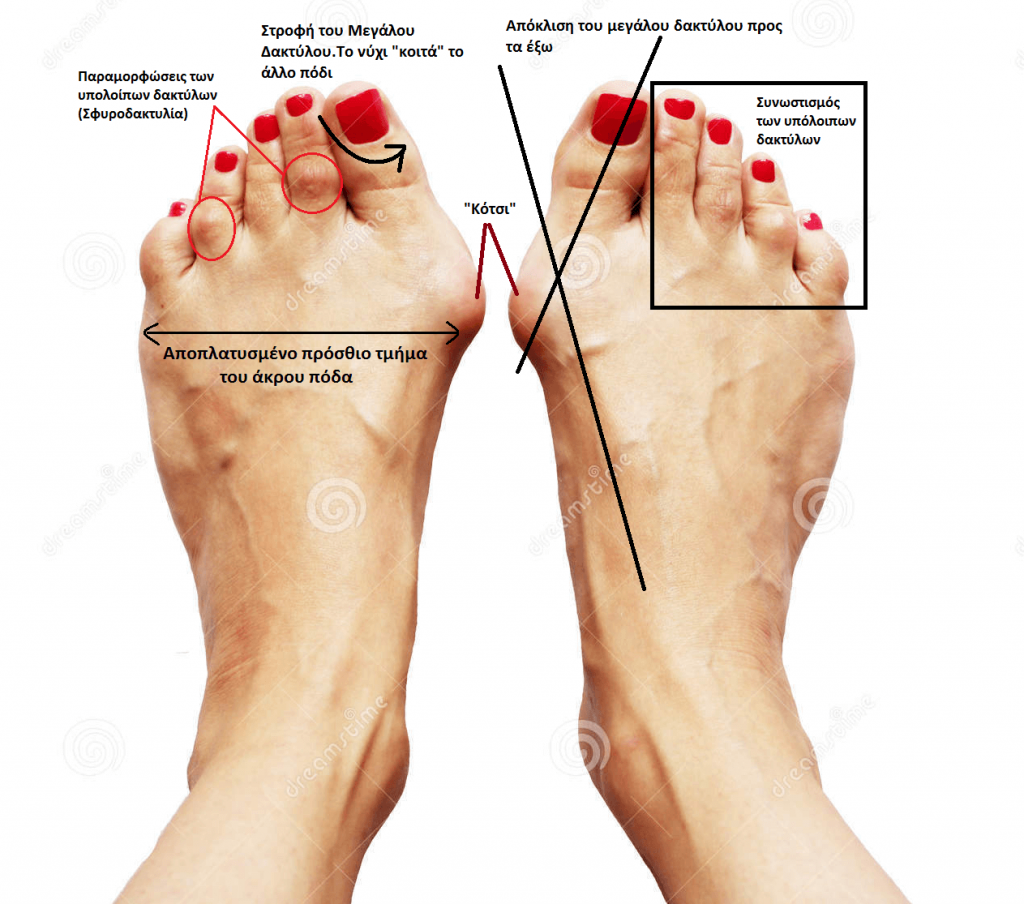
Στα πρώτα στάδια η προς τα έξω απόκλιση του μεγάλου δακτύλου δεν είναι αντιληπτή από τον ασθενή. Στην εξέλιξη της κλινικής εικόνας το μεγάλο δάκτυλο αρχίζει και αποκλίνει προς την μεριά των υπολοίπων δακτύλων προκαλώντας συνωστισμό αυτών (πιέζονται μεταξύ τους) με τελικό αποτέλεσμα να αρχίζουν να ¨καβαλούν” το ένα το άλλο, με πιο συχνό παράδειγμα το δεύτερο δάκτυλο να “σκαρφαλώνει” πάνω στο μεγάλο δάκτυλο.
Σ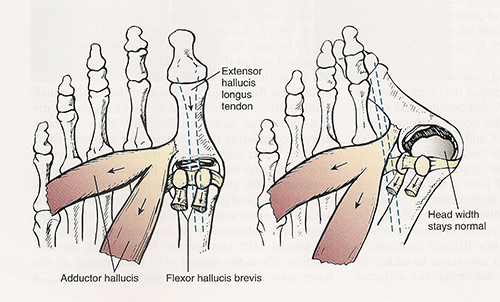
Ο επόμενος λόγος που θα επισκεφθεί κάποιος με “κότσι” τον Ορθοπαιδικό είναι ο πόνος στο πόδι που παρουσιάζει. Ο πόνος οφείλεται :
- Στην πίεση από τα υποδήματα πάνω στον διογκωμένο ή φλεγμαίνοντα θύλακο.
- Από τις συνοδές παραμορφώσεις των υπολοίπων δακτύλων (Εφίππευση, γαμψοδακτυλίες ή σφυροδακτυλίες).
- Από την συνυπάρχουσα αποπλάτυνση του πρόσθιου τμήματος του πέλματος με μεταταρσαλγία και πόνο κάτω από τις κεφαλές των μεταταρσίων.
- Από την εμφάνιση οστεοαρθρίτιδας στην πρώτη μετατάρσιοφαλαγγικη άρθρωση συνέπεια της απώλειας της επαλληλίας της και της λάθους φόρτισης της.
Ο
Κατά την φυσική εξέταση διαπιστώνεται η προφανής παραμόρφωση “κότσι” το οποίο στους περισσότερους που έχουν πόνο είναι οιδηματώδες, ερυθρό και φλεγμένει. Το πρόσθιο μέρος του πέλματος είναι πιο πλατύ απ ότι είναι φυσιολογικά ενώ το μεγάλο δάκτυλο έχει μια κλίση προς τα υπόλοιπα δάκτυλα και έχει στραφεί με τέτοιο τρόπο που το νύχι “κοιτά” το άλλο πόδι. Το δεύτερο δάκτυλο είναι “στριμωγμένο” και έχει και αυτό παραμορφωθεί (σφυροδακτυλία).
Διάγνωση.
Η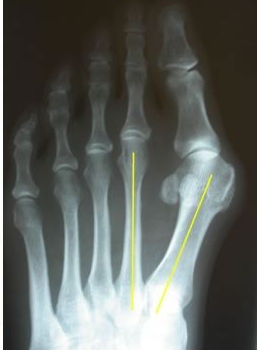
- Τύπος Ι: Σταθερή άρθρωση με πιθανότητα επιδείνωσης μικρή
- Τύπος ΙΙ: Μικρού βαθμού αστάθεια και πιθανή επιδείνωση της παραμόρφωσης.
- Τύπος ΙΙΙ: Μεγάλη αστάθεια της άρθρωσης ή ακόμα καιυπεξάρθρημα αυτής με βέβαιη επιδείνωση.
Η θέση της ευαισθησίας είναι πολύ σημαντική και πρέπει να εντοπισθεί επακριβώς γιατί μπορεί να καθορίσει το είδος της θεραπείας. Στο Ορθοπαιδικό Ιατρείο Πάτρας γίνεται μια λεπτομερής καταγραφή του ιστορικού και ενδελεχής φυσική εξέταση στην οποία μεταξύ των άλλων θα εντοπιστεί επακριβώς το σημείο του πόνου, αφού τα ενοχλήματα μπορεί να είναι:
- Πόνος στο “κότσι”,
- Πόνος την άρθρωση,
- Πόνος μεταξύ των μεταταρσίων.
- Και στις τρείς παραπάνω περιοχές
Επιπλέον θα γίνει μέτρηση των γωνιών πάνω στις ακτινογραφίες. Όπως αναφέρθηκε και προηγουμένως σημαντικά ακτινολογικά ευρήματα είναι η επαλληλία της άρθρωσης καθώς επίσης η γωνία του βλαισού, η διαμετατάρσια γωνία και η DMAA (distal metatarsal articular angle) .
- Η διαμετατάρσια γωνία – IMA: (φυσιολογικό < 10 μοίρες)
- Η γωνία DMAA -distal metatarsal articular angle-: (φυσιολογικό 0-10 μοίρες )
Αν μια σημαντική παραμόρφωση βλαισού έχει επίσης αυξημένη DMAA, τότε παρατηρούμε καλή επαλληλία της Μεταταρσιοφαλαγγικής άρθρωσης. - Η γωνία του βλαισού: φυσιολογικό < 15-18 μοίρες
Ακόμα θα μελετηθεί η θέση των σησαμοειδών και κατά πόσο το έξω είναι ακάλυπτα – εξαρθρωμένα ανάμεσα στο 1ο και στο 2ο μετατάρσιο καθώς επίσης το μήκος του 1ου σχετικά με το μήκος των υπολοίπων μεταταρσίων. Με βάση όλα τα δεδομένα από το ιστορικό του ασθενούς, την κλινική εξέταση, τις ακτινογραφίες καθώς επίσης και τα “θέλω” του ασθενούς θα προταθεί η καταλληλότερη γι αυτόν θεραπευτική αντιμετώπιση, πάντα βάση τις κατευθυντήριες οδηγίες της διεθνούς βιβλιογραφίας.
Θεραπεία.
Η απόφαση για το κατά πόσον ένας ασθενής με βλαισό μεγάλο δάκτυλο (κότσι) πρέπει να αντιμετωπισθεί συντηρητικά ή χειρουργικά βασίζεται κυρίως στα υποκειμενικά ενοχλήματα, δηλαδή στον πόνο αλλά και στην δυσκολία εύρεσης κατάλληλου υποδήματος. Για τον ασθενή ισχύει ο κανόνας «προσαρμόζει τη ζωή του στο πόδι του ή το πόδι του στη ζωή του». Είναι καλό να αποφεύγουμε τη χειρουργική θεραπεία ανώδυνων παραμορφώσεων. Η συνηθισμένη αντιμετώπιση του προβλήματος είναι γενικά το χειρουργείο. Υπάρχουν εκατόν τριάντα διαφορετικές χειρουργικές τεχνικές (διάφορα είδη οστεοτομιών, αρθροδέσεων, αρθροπλαστικών, κλπ.) εκ των οποίων από ότι φαίνεται καμία δεν υπερέχει ή δεν μειονεκτεί των υπολοίπων. Αν και ο αριθμός των χειρουργείων που γίνονται για το συγκεκριμένο πρόβλημα είναι πολύ μεγάλος, δεν υπάρχουν επαρκή στοιχεία για να αξιολογηθεί το αποτέλεσμα αυτών. Η σύνθετη φύση του προβλήματος απαιτεί την επιλογή της σωστής χειρουργικής τεχνικής αλλά ακόμα και τότε μπορεί να έχουμε έναν ασθενή που εξακολουθεί να έχει πρόβλημα. Μια συστηματική μελέτη της βιβλιογραφίας αναφέρει ότι 25-33% των ασθενών δεν είναι ευχαριστημένοι μετά το χειρουργείο. Επομένως είναι πολύ σημαντική η σωστή επιλογή του ασθενούς που χρήζει χειρουργικής παρέμβασης για την επίλυση της παραμόρφωσης του βλαισού μέγα δακτύλου καθώς και των ασθενών που θα πορευθούν με συντηρητικά μέσα.
Σ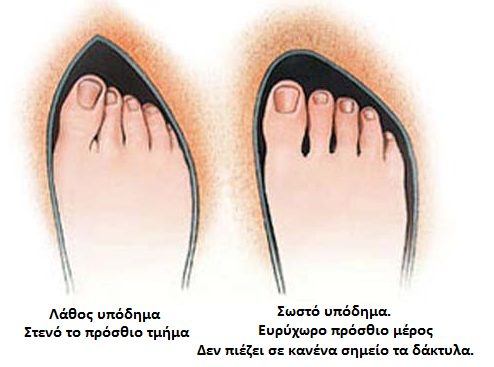
Για την βελτίωση της κινητικότητας του ασθενούς δίνονται οδηγίες για την χρήση κατάλληλων υποδημάτων τα οποία εφαρμόζουν σωστά το πόδι δίχως όμως να πιέζουν τα δάκτυλα. Εκτός από τα υποδήματα αρκετοί ασθενείς βοηθούνται από την χρήση ένθετων υποδημάτων (‘’πάτοι’’) γιατί τις περισσότερες φορές εκτός από το “κότσι” οι ασθενείς αυτοί υποφέρουν από μεταταρσαλγία λόγω πτώσης των κεφαλών των μεταταρσίων των υπολοίπων δακτύλων.
Το κυριότερο θέμα όλων των ασθενών με “κότσι” και ιδίως των νεότερων σε ηλικία ασθενών με μικρή παραμόρφωση είναι με ποιους τρόπους θα σταματήσουν την εξέλιξη του. Θα πρέπει να γίνει σε όλους κατανοητό ότι η εξέλιξη της παραμόρφωσης δεν μπορεί να σταματήσει.

Πότε πρέπει να γίνει το χειρουργείο;
Οι ενδείξεις για τη χειρουργική επέμβαση διόρθωσης του βλαισού μεγάλου δακτύλου περιλαμβάνουν την επώδυνη άρθρωση του μεγάλου δακτύλου (άλγος κίνησης και άλγος ηρεμίας), παραμόρφωση των αρθρώσεων, δυσκολία στη βάδιση λόγω πόνου, η αναγκαστική αλλαγή αγαπημένων συνηθειών λόγο της πάθησης ή αλλαγή του τρόπου ζωής του ασθενούς και γενικότερα η διαταραχή της ποιότητας της ζωής του ασθενούς.
Επίσης χειρουργική ένδειξη υπάρχει στις περιπτώσεις:
- Όταν το δεύτερο δάκτυλο υπερβαίνει το πρώτο δάκτυλο.
- Σφυροδακτυλία
- Έλκη των μαλακών μορίων
- Φλεγμονή των μαλακών μορίων (τενοντίτιδα, φλεγμονή ορογόνου θυλάκου)
Αντενδείξεις χειρουργικής θεραπείας είναι η ενεργός μικροβιακή φλεγμονή τοπικά, και η αγγειακή ανεπάρκεια, όπως επίσης και οι μη ρεαλιστικές προσδοκίες του ασθενούς. Αθλητές και χορευτές κλασσικού μπαλέτου θα πρέπει να προειδοποιούνται για πιθανή δυσκαμψία της ΜΤΦ που μπορεί να παρεμποδίζει τη δραστηριότητα τους, και καλύτερα να περιμένουν τη λήξη της επαγγελματικής τους καριέρας.
Κατά καιρούς έχουν περιγραφεί δεκάδες τεχνικές χειρουργικής αντιμετώπισης. Ανάλογα με το βαθμό της παραμόρφωσης ενδείκνυνται υποκεφαλικές οστεοτομίες (Chevron, Mitchell) και επεμβάσεις μαλακών μορίων (McBride) στις ελαφριές παραμορφώσεις και διαφυσιακές οστεοτομίες (scarf, Ludloff) οστεοτομίες βάσης, οστεοτομίες φάλαγγας (Αkin), συνδυασμοί των ανωτέρω και αρθροδέσεις της ΜΤΦ αλλά και της 1ης ταρσομετατάρσιας άρθρωσης (Lapidus) σε βαρύτερες περιπτώσεις.
Όσον αφορά την χειρουργική τεχνική (χειρουργική αντιμετώπιση Βλαισού Μέγα Δακτύλου-Hallux Valgus), ανεξαρτήτως της επιλεγμένης μεθόδου, τα βασικά σημεία του χειρουργείου για το κότσι είναι τα εξής:
- Απελευθέρωση του συρρικνωμένου καθεκτικού συνδέσμου των σησαμοειδών και διατομή του τένοντα του προσαγωγού μυός του μεγάλου δακτύλου (lateral release).
- Οστεοτομία του μεταταρσίου, παρεκτόπιση στην επιθυμητή θέση και συγκράτηση με κατάλληλα υλικά οστεοσύνθεσης. Σημαντικό είναι να αποφεύγεται η ραχιαία και η παλαμιαία γωνίωση της κεφαλής, όπως επίσης και βράχυνση του μεταταρσίου πάνω από 6mm για να μην προκληθεί μεταταρσαλγία εκ μεταφοράς (transfer metatarsalgia).
- Συμπλησίαση των έσω μαλακών μορίων (medial tightening)Οστεοτομία φάλαγγας των δακτύλων αν είναι απαραίτητη.
Αν ο οπίσθιος πόδας συμμετέχει στην παραμόρφωση τότε θα πρέπει να αντιμετωπισθεί πχ σε επίκτητη πλατυποδία ενηλίκων θα πρέπει να γίνει τενοντομεταφορά και οστεοτομία πτέρνας στον ίδιο χρόνο.
Παραμορφώσεις των υπολοίπων μεταταρσίων πρέπει να αντιμετωπίζονται και αυτές
Η συγκράτηση των οστεοτομηθέντων οστών γίνεται συνήθως με βίδες ή πλάκα-βίδες, και είναι απαραίτητη για την ελαχιστοποίηση του μετεγχειρητικού πόνου και την εξασφάλιση της πώρωσης στην επιθυμητή θέση.
Μετεγχειρητικά προτείνεται βάδιση συνήθως με ειδικό υπόδημα και μερική φόρτιση (αναλόγως την οστεοτομία) για 4-5 εβδομάδες, ανάρροπη θέση για 3 εβδομάδες, και σταδιακή επιστροφή σε καθημερινό παπούτσι. Το μετεγχειρητικό οίδημα υποχωρεί σε διάστημα 2-6 μηνών.
Αυτή είναι σε γενικές γραμμές η χειρουργική αποκατάσταση του βλαισού μέγα δακτύλου (κότσι).
Πλέον έχουν γίνει ευρέως διαδεδομένες και τεχνικές χωρίς οστεοτομία του μεταταρσίου και χρήση υλικών (Επεμβάσεις μαλακών μορίων). Οι τεχνικές αυτές αφορούν μόνο τα μαλακά μόρια και έχουν μεγαλύτερες πιθανότητες επανεμφάνισης της παραμόρφωσης μετά από κάποια χρόνια. Είναι βέβαια λιγότερο απαιτητικές και υπόσχονται πολύ πιο γρήγορη κινητοποίηση του ασθενούς. Έχουν το πλεονέκτημα ότι έχουν μικρότερες επιπλοκές απ ότι οι επεμβάσεις που υπάρχει και οστεοτομία , καθώς επίσης σε περίπτωση που χρειαστεί νέα χειρουργική επέμβαση, αυτή δεν είναι τόσο τεχνικά απαιτητική όσο οι επεμβάσεις σε έδαφος προηγούμενης οστεοτομίας. Συνιστώνται σε μικρές παραμορφώσεις και νεότερους ασθενείς. Θα πρέπει όμως ο ασθενής να είναι πλήρως ενημερωμένος για τα οφέλη και τα μειονεκτήματα τους. Επίσης θα πρέπει να τονιστεί ότι οι επεμβάσεις αυτές δεν πραγματοποιούνται με την χρήση LASER (“επέμβαη laser για κότσι”) όπως κάποιοι διαδίδουν με μόνο σκοπό την παραπλάνηση των ασθενών.
Κλείνοντας να υπενθυμίσω ότι το Ορθοπαιδικό Ιατρείο Πάτρας και εγώ προσωπικά μέσω του www.patrasortho.gr θα χαρώ να απαντήσω σε τυχόν απορίες σχετικά με την παραπάνω πάθηση να σας υποδεχτώ στον χώρο μου, να σας εξετάσω, και τέλος να σας προτείνω την κατάλληλη για εσάς θεραπεία πάντα με γνώμονα τις κατευθυντήριες οδηγίες της διεθνούς βιβλιογραφίας.
Δημήτρης Αθ. Παναγιωτόπουλος MD, Msc, PHD(c).
Xειρουργός Ορθοπαιδικός