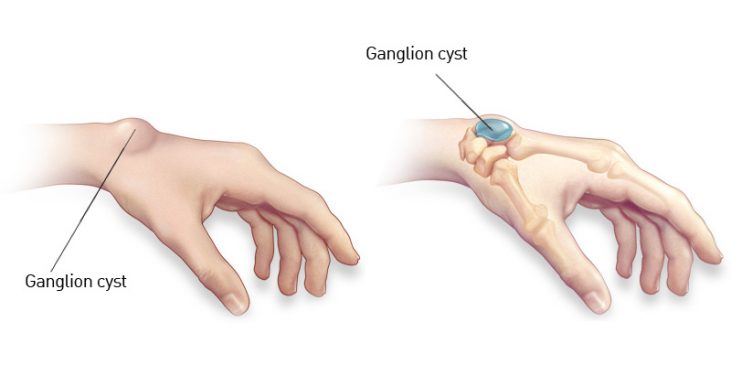
Τα γάγγλια ή αλλιώς γαγγλιακές κύστεις είναι καλοήθεις όγκοι που συνήθως εξορμούνται μια άρθρωση ή από τα έλυτρα των τενόντων. Το περιεχόμενο τους είναι βλεννώδες (σαν ζελατίνη), αποτελούμενο κατά κύριο λόγο από υαλουρονικό. Τα γάγγλια είναι πιο συχνά στις γυναίκες και μπορεί να εμφανιστούν οπουδήποτε στο σώμα. Κυριότερες θέσεις εμφάνισης αποτελούν ο καρπός, ο άκρος πόδας, η ποδοκνημική και το γόνατο. Η ηλικίες στις οποίες εμφανίζονται τα γάγγλια είναι από 10 έως 80 έτη με την μεγαλύτερη συχνότητα εμφάνισης να γίνεται μεταξύ 20 και 50 ετών.
Το μέγεθος τους είναι γύρω στα 3 cm και μπορεί να εμφανιστούν είτε ξαφνικά είτε σταδιακά. Ο πόνος μπορεί να είναι το μόνο σύμπτωμα, αλλά οι περισσότερες γαγγλιακές κύστεις είναι ανώδυνες. Όταν υπάρχει ο πόνος, είναι αποτέλεσμα της πίεσης που προκαλεί η κύστη σε ένα νεύρο ή άλλο μαλακό μόριο. Οι γαγγλιακές κύστεις που εμφανίζονται στο πόδι ή στην ποδοκνημική προκαλούν προβλήματα και ενοχλούν τους ασθενείς με τα υποδήματα.
Στο χέρι τα γάγγλια εντοπίζονται στο 70% στην ραχιαία επιφάνεια του καρπού, το υπόλοιπο 30% εντοπίζεται στην παλαμιαία επιφάνεια του καρπού καθώς και στις βάσεις των δακτύλων. Τις περισσότερες φορές πρόκειται για μία κύστη, αλλά κάποιες φορές μπορεί να συνυπάρχουν και περισσότερες μικρότερου μεγέθους οι οποίες επικοινωνούν πιο εν τω βάθει.
Ανατομία.
Ο καρπός είναι μια περιοχή που σχηματίζεται από δύο στοίχους μικρών οστών, 8 τον αριθμό, τα οστά του καρπού τα οποία αρθρώνονται μεταξύ τους σχηματίζοντας πολλές αρθρώσεις. Όλες αυτές οι αρθρώσεις περιβάλλονται από έναν σκληρό ιστό, τον αρθρικό θύλακο, ο οποίος σχηματίζει την αρθρική κοιλότητα, χώρος που είναι γεμάτος με αρθρικό υγρό. Το αρθρικό υγρό προσφέρει την απαραίτητη ‘’λίπανση’’ στην άρθρωση έτσι ώστε να γίνονται οι κινήσεις χωρίς τριβή των οστών. Οι αρθρώσεις του καρπού σταθεροποιούνται από έναν μεγάλο αριθμό συνδέσμων. Οι γαγγλιακές κύστεις αναδύονται από την αρθρική κοιλότητα από σχισμές ή ευένδοτα σημεία των συνδέσμων. Το περιεχόμενο τους με τον καιρό γίνεται όλο και πιο συμπυκνωμένο, με αποτέλεσμα η κύστη να γίνεται όλο και πιο σκληρή με το πέρασμα του χρόνου.
Αιτίες.
Τι δημιουργεί τις γαγγλιακές κύστεις, ακόμα δεν έχει ξεκαθαριστεί. Η κυρίαρχη άποψη για την δημιουργία των γαγγλίων προτείνει ότι κάποιου είδους στρες ( υπέρχηση, τραυματικό) προκαλεί είτε την δημιουργία ‘’κήλης’’ σε κάποιο σημείο του αρθρικού θυλάκου (η κήλη αυτή με το πέρας του χρόνου δίνει την γέννηση της γαγγλιακής κύστης), είτε οδηγεί στην έξοδο ή παραγωγή αρθρικού υγρού στους ιστούς γύρω από την άρθρωση. Το υγρό αυτό προκαλεί κάποιου είδους αντίδραση και ο οργανισμός το περιβάλλει με μια ψευδομεμβράνη, σχηματίζοντας έτσι το γάγγλιο. Και οι δύο θεωρίες έχουν τα μειονεκτήματα τους. Το μόνο αποδεδειγμένο γεγονός είναι ότι οι γαγγλιακές κύστεις επικοινωνούν με την αρθρική κοιλότητα και μάλιστα με τρόπο τέτοιο που επιτρέπεται η κίνηση υγρού από την άρθρωση στο γάγγλιο άλλα όχι το ανάποδο (μηχανισμός βαλβίδας).
Προδιαθεσικοί παράγοντες.
-Η ηλικία και το φύλο. Οι γαγγλιακές κύστεις εμφανίζονται συχνότερα στις γυναίκες και στην ηλικία των 20 με 30.
-Οστεοαρθρίτιδα. Άτομα με οστεοαρθριτικού τύπου αλλοιώσεις στις άπω αρθρώσεις των δακτύλων έχουν μεγάλη πιθανότητα να εμφανίζουν γάγγλια κοντά σε αυτές.
-Κακώσεις της άρθρωσης ή των τενόντων. Αρθρώσεις και τένοντες που έχουν ιστορικό τραυματισμού είναι πολύ πιο επιρρεπείς στην εμφάνιση γαγγλιακών κύστεων.
Συμπτώματα.
Οι γαγγλιακές κύστεις γύρω από τον καρπό συνήθως είναι ανώδυνες. Μπορεί να προκαλούν πόνο σε περιπτώσεις που γειτνιάζουν με νευρικούς κλάδους ή προκαλούν πιεστικά φαινόμενα σε πέριξ δομές. Τα μεγάλα γάγγλια και ανώδυνα να είναι, ενοχλούν την αισθητική του ασθενούς. Τα μικρά γάγγλια τα οποία συνήθως εμφανίζονται στην ρίζα των δακτύλων και δεν είναι εμφανή, αυτά είναι κατά πλειοψηφία επώδυνα.
Η τυπική εικόνα ενός γαγγλίου είναι:
-Μια μαλακή μάζα κοντά σε μια άρθρωση (πχ του καρπού) με μέγεθος μεταβαλλόμενο.
Το μέγεθος κυμαίνεται από 1 έως 3 εκατοστά και είναι συνήθως μη κινητή.
-Μπορεί να εμφανιστούν σταδιακά ή ξαφνικά, να μεγαλώσουν με το πέρας του χρόνου ή να υποστρέψουν και να εξαφανιστούν ξαφνικά, όπως εμφανίστηκαν.
-Τα περισσότερα είναι ανώδυνα. Προκαλούν πόνο μόνο μετά από υπερκόπωση ή από τραυματισμό της περιοχής ή και της γειτονικής άρθρωσης.
-Ο πόνος είναι συνήθως συνεχόμενος, διαξιφιστικός και μπορεί να επιδεινώνεται κατά τις κινήσεις της παρακείμενης άρθρωσης.
-Όταν η γαγγλιακή κύστη εξορμάται από το έλυτρο ενός τένοντα, τότε ο ασθενής μπορεί να νοιώθει αδυναμία στις κινήσεις που εκτελεί ο τένοντας.
Θεραπεία.
Η αρχική θεραπεία ΔΕΝ είναι χειρουργική.
*Παρακολούθηση.
Επειδή οι γαγγλιακές κύστεις είναι καλοήθεις, επειδή μπορεί να υποστρέψουν, η παρακολούθηση του μεγέθους τους ή τυχόν αλλαγής στο σχήμα είναι το πρώτο βήμα της αντιμετώπισης.
*Ακινητοποίηση.
Η χρήση ενός νάρθηκα είναι ιδιαίτερα χρήσιμη για την μείωση του πόνου σε περιπτώσεις που η γαγγλιακή κύστη είναι επώδυνη μετά από τραυματισμό ή υπέρχρηση.
*Αναρρόφηση.
Σε περιπτώσεις που η γαγγλιακή κύστη προκαλεί προβλήματα στην κίνηση του χεριού ή είναι επώδυνη, μπορούμε να την ‘’αδειάσουμε’’ με μια σύριγγα. Αυτή είναι η μέθοδος εκλογής.
*Φυσιοθεραπεία.
Χρησιμοποιείται κάποιες φορές μετά από την χειρουργική ή και από την συντηρητική αντιμετώπιση. Η φυσιοθεραπεία έχει σαν στόχο να μάθει στον ασθενή ασκήσεις με τις οποίες θα κινητοποιήσει τις παρακείμενες αρθρώσεις, αποβλέποντας στην μείωση του οιδήματος και του αισθήματος δυσφορίας. Επίσης θα υποδειχθούν ασκησιολόγια με τα οποία ο ασθενής θα αυξήσει την δύναμη δραγμού του χεριού, την ευκαμψία και την ιδιοδεκτικότητα με απώτερο σκοπό την αποκατάσταση της βέλτιστης λειτουργικότητας του καρπού και της άκρας χειρός.
*Χειρουργική εξαίρεση.
Αυτή συνήθως γίνεται με τοπική αναισθησία. Τα ποσοστά όμως επανεμφάνισης είναι αρκετά υψηλά και αγγίζουν το 40%.. Η ανάνηψη μετά από την χειρουργική αφαίρεση διαφέρει από ασθενή σε ασθενή και έχει σχέση με το μέγεθος της γαγγλιακής κύστης και το μέγεθος της χειρουργικής επέμβασης.
Συνήθως η επιστροφή στις προηγούμενες δραστηριότητες γίνεται μετά την 2η εβδομάδα με ελάχιστες περιπτώσεις να φτάνουν τις 6 εβδομάδες. Οι πλειοψηφία των ασθενών πάντως έχουν άριστα αποτελέσματα με την χειρουργική επέμβαση.