Ανατομία.
Ο 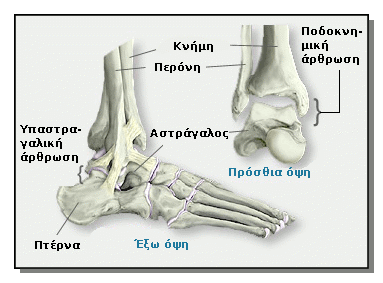
Ο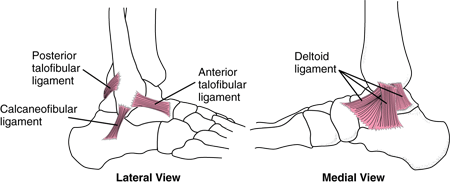
Πως παθαίνει κανείς ένα διάστρεμμα στην ποδοκνημική?
Τ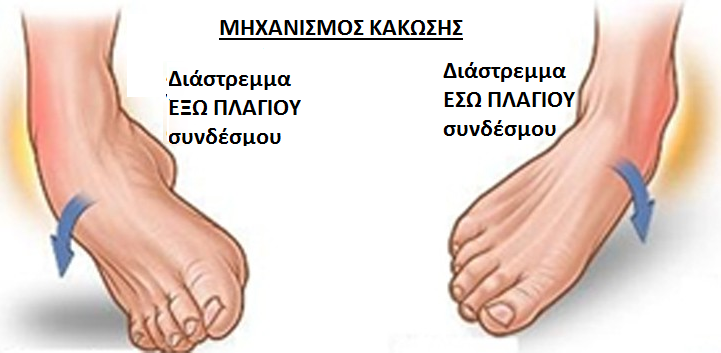
Ταξινόμηση και Κλινική εικόνα:
Τα διαστρέμματα της ποδοκνημικής αρθρώσεως διακρίνονται κλινικώς σε τρεις βαθμούς ανάλογα με τη βαρύτητά τους.
- Τα διαστρέμματα 1ου βαθμού, στα οποία έχουμε την διάταση των ινών του συνδέσμου με ρήξη ενός μικρού ποσοστού τους (<25% των ινών). -Ankle Strain-.
- Τα 2ου βαθμού διαστρέμματα : Η ρήξη αφορά ένα μεγαλύτερο ποσοστό ινών του συνδέσμου (25-50% των ινών) -Ankle Sprain-
- Tα 3ου βαθμού διαστρέμματα :
Π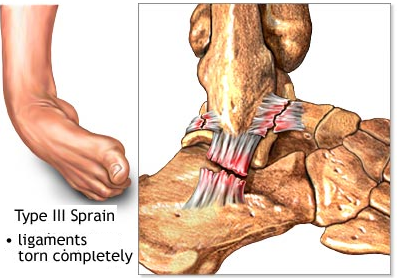
Είναι σημαντικό κανείς να επισκεφθεί τον ορθοπαιδικό ιατρό. Στο Ορθοπαιδικό Ιατρείο Πάτρας θα γίνει μια λεπτομερής καταγραφή του ιστορικού, θα γίνει μια ενδελεχής φυσική εξέταση συνεπικουρούμενη από την απεικόνιση με υπέρηχο θα τεθεί η διάγνωση.
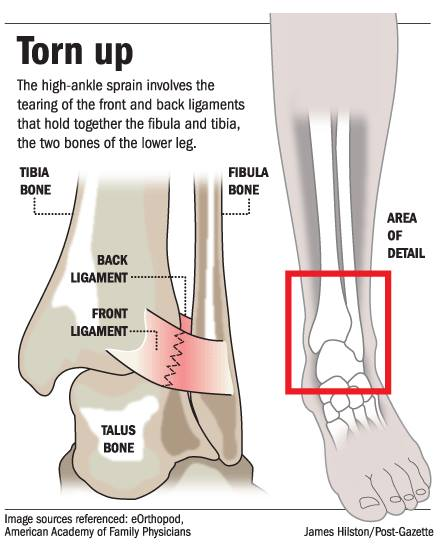
Θα πρέπει να αναφερθεί εδώ ότι με τον ίδιο μηχανισμό κάκωσης μπορεί να συμβεί και πιο σοβαρός τραυματισμός στην ποδοκνημική με παρόμοια κλινική εικόνα αλλά με διαφορετική αντιμετώπιση.
Πρόκειται για την ρήξη ενός άλλου συνδέσμου (πρόσθιος και οπίσθιος κνημοπερονιαίος σύνδεσμος) που κρατά ενωμένες την κνήμη και την περόνη στο ύψος της ποδοκνημικής. Αυτός ο τραυματισμός αναφέρεται ως υψηλού τύπου διάστρεμμα και θα πρέπει να διαγιγνώσκεται όποτε υπάρχει.
Δεν θα πρέπει να ξεχνά κανείς και τα κατάγματα της περιοχής που μπορεί να προέλθουν με τον ίδιο τρόπο τραυματισμού αλλά έχουν πιο βαριά εικόνα. Αυτά θα μπουν στην διαφορική διάγνωση και θα αποκλειστούν ή όχι ανάλογα με τα ευρήματα της φυσικής εξέτασης.
Απεικονιστικός έλεγχος.
Στο πλείστο των περιπτώσεων δεν είναι απαραίτητος ο απεικονιστικός έλεγχος ενός διαστρέμματος. Δεν χρειάζεται δηλαδή ο ασθενής να κάνει ακτινογραφίες. Αυτό βέβαια πάντα καθορίζεται από την φυσική εξέταση. Αν ο ασθενής πονά στην ψηλάφηση του έσω σφυρού, του έξω σφυρού,του φύματος του 5ου μεταταρσίου ή του σκαφοειδούς, και αν δεν μπορεί να περπατήσει άμεσα μετά τον τραυματισμό ή στο ιατρείο κάνοντας το λιγότερο 4 βήματα, τότε συστήνεται ο ακτινογραφικός έλεγχος. Η μαγνητική τομογραφία είναι ένα εξαιρετικό διαγνωστικό μέσο που αναδεικνύει με σαφήνεια την υποκείμενη παθολογία. Εφόσον δεν υπάρχει υποψία ή έχει αποκλειστεί (με απλές ακτινογραφίες) η ύπαρξη κατάγματος, η μαγνητική τομογραφία δεν είναι απαραίτητη σε οξείς τραυματισμούς. Θα αναδείξει τη ρήξη του συνδέσμου που είναι ήδη γνωστή από την κλινική εξέταση, ενώ μπορεί να αναδείξει και τυχόν οστική θλάση από το διάστρεμμα. Για την οστική θλάση λοιπόν ξέρουμε ότι αποτελεί αιτία επιμονής των ενοχλημάτων για αρκετό χρονικό διάστημα. Ξέρουμε επίσης σήμερα, ότι σε περίπτωση οστικής θλάσης, δεν αλλάζει το πρόγραμμα θεραπείας. Άρα η μαγνητική τομογραφία είναι χρήσιμη, όχι όμως με τη μορφή του επείγοντος, διότι δεν αλλάζει τον τρόπο αντιμετώπισης.
θεραπεία διαστρέμματος.
Καταρχήν, θα πρέπει να τονιστεί ότι, η επιστημονική κοινότητα έχει καταλήξει ότι για τα συνηθισμένα διαστρέμματα (έξω πλάγιος σύνδεσμος ποδοκνημικής), ανεξαρτήτου βαρύτητας, δεν έχει θέση η χειρουργική θεραπεία. Αντιμετωπίζονται συντηρητικά. Ο στόχος μας λοιπόν είναι να μειώσουμε το πρήξιμο και τον πόνο και να επανέλθει ο ασθενής όσο πιο σύντομα γίνεται στις καθημερινές δραστηριότητες του. Στο Ορθοπαιδικό Ιατρείο Πάτρας θα σας δοθούν λεπτομερείς οδηγίες για να επιτευχθούν οι παραπάνω στόχοι.
Άμεσα, μετά τον τραυματισμό εφαρμόστε τα εξής:
- Προστασία της ποδοκνημικής από άλλο τραυματισμό. Τοποθετήστε έναν νάρθηκα ή κάντε μια επίδεση της ποδοκνημικής.
- Ανάπαυση. Αποφύγετε όλες εκείνες τις δραστηριότητες που σας προκαλούν πόνο ή χωλότητα. Για να το πετύχετε αυτό μπορεί να χρειαστείτε βακτηρίες έως ότου μπορείτε να περπατάτε χωρίς πόνο ή χωλότητα.
- Παγοθεραπεία. Η παγοθεραπεία για το διάστρεμμα είναι πολύ σημαντική αφού βοηθά στο να μην πριστεί η ποδοκνημική. Τοποθετήστε πάγο στην ποδοκνημική για 10-20 λεπτά ανά 1 ώρα ή το λιγότερο 5 φορές την ημέρα για τις πρώτες 2 -3 ημέρες (72 ώρες).
- Συμπίεση. Εφαρμόστε έναν ελαστικό επίδεσμο με ελαφρά πιεστική επίδεση από τα δάκτυλα μέχρι το μέσο της κνήμης σας. Αφήστε τον μέχρις ότου αρχίζει και υποχωρεί το οίδημα (πρήξιμο). Αν δείτε τα δάκτυλα σας να πρήζονται αρκετά, γίνονται μελανά ή πολύ κρύα, σημαίνει ότι έχετε εφαρμόσει τον επίδεσμο πολύ σφιχτά, συνεπώς πρέπει να χαλαρώσετε την επίδεση.
- Ανάρροπη θέση. Όταν είστε στο κρεβάτι, τοποθετήστε την ποδοκνημική σε 2 μαξιλάρια έτσι ώστε να βρίσκεται ψηλότερα από το σώμα σας. Όταν κάθεστε σε καρέκλα ή πολυθρόνα, το τραυματισμένο πόδι δεν πρέπει να κρέμεται. Συνεπώς έχετε το σε μια άλλη καρέκλα. Αυτό θα βοηθήσει στην πιο γρήγορη υποχώρηση του οιδήματος.
Η θεραπεία – αποκατάσταση των διαστρεμμάτων χωρίζεται σε 4 φάσεις. Η ταχύτητα με την οποία θα μεταβείτε από την μία φάση στην άλλη εξαρτάται από το βαθμό του οιδήματος και του πόνου που έχετε και με το τι έχει επιλεγεί για την ακινητοποίηση της ποδοκνημικής σας (γυψονάρθηκας, taping για διάστρεμμα, βαμβακοφόρος ελαστική επίδεση, νάρθηκας εμπορίου, επιστραγαλίδα, κτλ).
- Φάση 1η (έως 72 ώρες): εφαρμόζετε τα παραπάνω αναφερθέντα.
- Φάση 2η(πρώτη εβδομάδα): αρχίστε την βάδιση, όταν νοιώθετε ότι η ποδοκνημική σας μπορεί να την ανεχτεί. Οδηγός σε αυτό είναι ο πόνος. Μετά από τον τραυματισμό η ποδοκνημική σας αρχίζει να γίνεται δύσκαμπτη. Είναι πολύ σημαντικό να διατηρήσετε όλο το εύρος κίνησης. Αυτό θα επιτευχθεί με απλές ασκήσεις οι οποίες θα σας δωθούν.
- Φάση 3η(δεύτερη εβδομάδα και μετά): Όταν έχει υποχωρήσει το οίδημα και ο πόνος, προσπαθήστε να περπατάτε κανονικά με ή χωρίς την χρήση νάρθηκα η επίδεσης. Μετά το τραυματισμό υπάρχει η τάση του περπατήματος με χωλότητα. Αυτό πρέπει να εξαλειφθεί. Στην φάση αυτή αρχίζουν οι ασκήσεις ενδυνάμωσης. Το Ορθοπαιδικό Ιατρείο Πάτρας θα καταρτίσει ένα ασκησιολόγιο που έχει ως στόχο την ενδυνάμωση της ποδοκνημικής και την επανανάπτυξη της ιδιοδεκτικότητας της. Ακολουθώντας λοιπόν το συγκεκριμένο ασκησιολόγιο θα επανακτήσετε την λειτουργικότητα της ποδοκνημικής σας και θα αποτρέψετε νέους τραυματισμούς και πιθανή χρονιότητα του προβλήματος.
- Φάση 4η (μεταβλητού χρόνου): πρέπει η ποδοκνημική σας να είναι αρκετά ‘’δυνατή’’ για να επιστρέψετε στην πλήρη αθλητική καθημερινότητα σας. Σε γρήγορη επιστροφή, υπάρχει κίνδυνος νέου τραυματισμού που ίσως αφήσει πλέον χρόνιο πρόβλημα.
Κριτήρια επιστροφής σε πλήρη αγωνιστικό ρυθμό:
Όταν μπορείτε να σταθείτε στις μύτες των δακτύλων του τραυματισμένου σκέλους για 20 δευτερόλεπτα και να αναπηδήσετε 10 φορές. Τότε μπορείτε να αρχίσετε το τρέξιμο. Αρχικά ξεκινήστε με τζόκινγκ σε ευθεία μέχρις ότου το κάνετε ανώδυνα. Με την πάροδο της αποθεραπείας (εκτέλεση του ασκησιολογίου), η ποδοκνημική θα ‘’δυναμώνει’’ και εσείς θα μπορείτε πλέον να κάνετε τρέξιμο με αλλαγή κατεύθυνσης (τρέχετε δημιουργώντας ένα μεγάλο 8). Επιστρέφετε σε αθλήματα επαφής όταν μπορείτε να κάνετε απότομες αλλαγές κατεύθυνσης κατά το τρέξιμο, χωρίς να νοιώθετε πόνο ή αστάθεια.
- Παγοθεραπεία θα πρέπει να εφαρμόζεται πάντα μετά το πέρας των ασκήσεων. Βάζετε 20 λεπτά πάγο, τον αφαιρείτε για 20 λεπτά. Αυτό το κάνετε 3 φορές.
- Η χρήση αθλητικών υποδημάτων μετά από τον τραυματισμό και την αποκατάσταση βοηθά στην πρόληψη νέου τραυματισμού. Χρησιμοποιείτε σωστά υποδήματα για τα διάφορα σπορ. Μην χρησιμοποιείτε για παράδειγμα υποδήματα για τρέξιμο ή σκαρπίνια ή σαγιονάρες όταν πάτε να παίξετε μπάσκετ, ποδόσφαιρο κτλ!!!
- Μερικές φορές είναι καλό να προστατεύετε την ποδοκνημική σας τους πρώτους 6 μήνες μετά από τον τραυματισμό με μια επιστραγαλίδα κατά την συμμετοχή σε αθλήματα επαφής.
Κλείνοντας να υπενθυμίσω ότι το Ορθοπαιδικό Ιατρείο Πάτρας και εγώ προσωπικά μέσω του www.patrasortho.gr θα χαρώ να απαντήσω σε τυχόν απορίες σχετικά με την παραπάνω πάθηση να σας υποδεχτώ στον χώρο μου, να σας εξετάσω, και τέλος να σας προτείνω την κατάλληλη για εσάς θεραπεία πάντα με γνώμονα τις κατευθυντήριες οδηγίες της διεθνούς βιβλιογραφίας.
Δημήτρης Αθ. Παναγιωτόπουλος MD, Msc, PHD(c).
Xειρουργός Ορθοπαιδικός